Istituto Italiano di Tecnologia, in collaborazione con Ospedale San Martino e Università di Genova, ha sviluppato un approccio innovativo per trattare l’epilessia
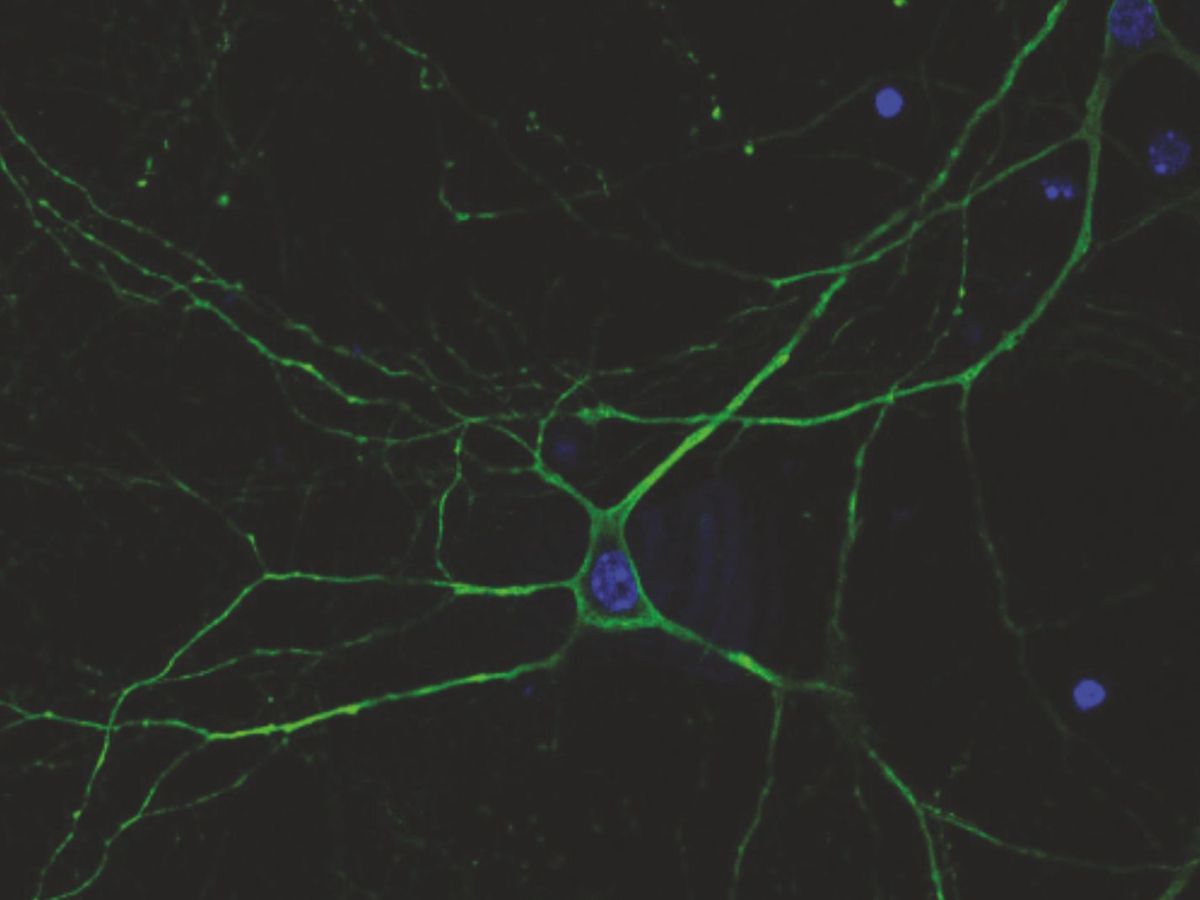
Un team di ricercatrici e ricercatori dell’Istituto Italiano di Tecnologia (IIT) coordinati da Fabio Benfenati, in collaborazione con l’IRCCS Ospedale Policlinico San Martino e l’Università di Genova, ha sviluppato un approccio innovativo per il trattamento dell’epilessia, che sfrutta la bioluminescenza delle lucciole per prevenire l’iperattività neuronale, tipica delle crisi epilettiche. Lo studio, pubblicato sulla rivista Nature Communications, potrebbe aprire la strada a un nuovo tipo di strategie terapeutiche per le forme refrattarie ai farmaci della malattia, per le quali i trattamenti odierni risultano ancora molto invasivi.
Con 550.000 casi in Italia e oltre 50 milioni a livello globale, l’epilessia è una delle patologie neurologiche più diffuse, tanto che dal 2020 è stata riconosciuta dall’Organizzazione Mondiale della Sanità (OMS) come malattia sociale. Questa patologia è caratterizzata da un’eccessiva attivazione di alcuni neuroni, che alterano la normale funzionalità del cervello. Sebbene la maggior parte dei pazienti tragga beneficio dalle terapie disponibili, circa un terzo delle persone affette non risponde ancora alle cure.
Ad oggi un approccio innovativo è l’optogenetica, tecnica che modifica geneticamente i neuroni affinché esprimano opsine, proteine capaci di influenzare l’attività delle cellule nervose quando esposte alla luce. L’optogenetica permette in questo caso di bloccare l’attivazione patologica del tessuto neurale affetto da epilessia, riportando l’attività dei neuroni a livelli fisiologici e disinnescando sul nascere le crisi epilettiche. Tuttavia, questa strategia richiede l’inserimento di fibre ottiche nel cervello per generare la luce necessaria al funzionamento delle opsine.
Per evitare questo problema, il Center for Synaptic Neuroscience and Technology dell’Istituto Italiano di Tecnologia, ha sviluppato un sistema in grado di attivarsi autonomamente e in maniera mirata direttamente all’interno dei neuroni epilettici, riportandoli al loro stato naturale.
“Il nostro approccio si basa su tre elementi che vengono prodotti direttamente in tutte le cellule nervose grazie alla modifica genetica – spiega Caterina Michetti, prima autrice dello studio, ricercatrice dell’Università di Genova e dell’Istituto Italiano di Tecnologia – si tratta di un’opsina collegata a un sensore e ad una molecola bioluminescente, una luciferasi, la stessa proteina che permette alle lucciole di emettere luce. La somministrazione del substrato, sostanzialmente un farmaco che la luciferasi consuma per produrre il segnale luminoso, consente di promuovere l’attivazione dell’opsina senza bisogno di inserire fibre ottiche.”
L’idea della luciferasi però non è l’unica innovazione: il sensore risolve il problema della tempistica e della localizzazione, determinando quando e in quali neuroni attivare il circuito per prevenire le crisi epilettiche in arrivo.
“Il nostro sistema è dotato di un sensore che percepisce l’acidificazione del neurone, caratteristica esclusiva dei neuroni epilettici, creando pertanto un circuito chiuso – aggiunge Elisabetta Colombo, co-coordinatrice dello studio e ricercatricedel Center for Synaptic Neuroscience and Technology dell’Istituto Italiano di Tecnologia (IIT) – grazie alla somministrazione del farmaco che attiva la luciferasi, il nostro sensore controlla che il neurone sia sano o epilettico, e solo in quest’ultimo caso viene attivata l’opsina, che riporta l’attività neuronale a livelli fisiologici.”
La sperimentazione di una terapia basata su questo approccio è ancora a livello preclinico, ma i risultati mostrano una diminuzione superiore a 3 volte nel numero di crisi epilettiche e una riduzione del 32% nella durata degli attacchi rispetto al gruppo non trattato.
“Il modello sviluppato rappresenta un approccio potenzialmente promettente per il trattamento dell’epilessia cronica refrattaria ai farmaci, indipendentemente dalla causa specifica, genetica o non genetica, in particolare per i casi in cui l’intervento chirurgico non è possibile – conclude Fabio Benfenati, Direttore del Center for Synaptic Neuroscience and Technology dell’IIT – Il prossimo passo consiste nell’ottimizzare la modalità di somministrazione del farmaco, in modo che il sistema possa restare attivo a lungo nel cervello e intervenire prontamente quando è necessario.”
La ricerca è stata finanziata dall’Istituto Italiano di Tecnologia, dall’IRCCS Ospedale Policlinico San Martino, dall’Università di Genova e dal programma Progetti di Rilevante Interesse Nazionale (PRIN) istituito dal Ministero dell’Università e Ricerca.